Czym jest zespół jelita drażliwego?
Zespół jelita drażliwego, w skrócie IBS (od angielskiego Irritable Bowel Syndrome), to przewlekłe schorzenie czynnościowe przewodu pokarmowego. Słowo „czynnościowe” jest tu kluczowe — oznacza, że jelito pracuje nieprawidłowo, ale w badaniach strukturalnych — endoskopii, tomografii, morfologii — nie widać żadnych zmian organicznych, które mogłyby to tłumaczyć. Jelito wygląda zdrowo, a mimo to sprawia ogromne problemy.
IBS nie jest chorobą psychiczną, choć stres i emocje wyraźnie nasilają objawy. Nie jest też chorobą zapalną jelit — różni się zasadniczo od choroby Leśniowskiego-Crohna czy wrzodziejącego zapalenia jelita grubego. To funkcjonalne zaburzenie pracy jelit, które ma realne, fizyczne objawy i realne, fizyczne przyczyny — tyle że inne niż te, których szukamy w standardowych badaniach.
Objawy zespołu jelita drażliwego
Objawy IBS są zróżnicowane i mogą znacznie różnić się między pacjentami. U jednej osoby dominuje biegunka, u innej przewlekłe zaparcia, u jeszcze innej obie postaci na zmianę. Do najczęstszych objawów należą:
- bóle i skurcze brzucha — zazwyczaj w dolnej części, nasilające się po posiłkach i ustępujące po wypróżnieniu
- wzdęcia i uczucie przelewania — często nasilające się wieczorem lub po określonych produktach
- zaparcia — twarde stolce, trudność z wypróżnieniem, uczucie niepełnego wypróżnienia
- biegunki — nagłe parcie, luźne stolce, szczególnie rano lub po stresującym wydarzeniu
- postać mieszana — naprzemienne zaparcia i biegunki, co jest szczególnie dezorientujące dla pacjenta
- nadmierna ilość gazów — wzdęcia, odbijanie, dyskomfort w jamie brzusznej
- śluz w stolcu — bez domieszki krwi, co odróżnia IBS od chorób zapalnych jelit
- zmęczenie i zaburzenia snu — często towarzyszące przewlekłym dolegliwościom brzusznym
Objawy IBS mają tendencję do nasilania się w sytuacjach stresowych, po spożyciu określonych pokarmów (szczególnie tłustych, ostrych, zawierających laktozę lub gluten), przy nieregularnym trybie życia oraz u kobiet — w okolicy menstruacji.
Skąd bierze się zespół jelita drażliwego?
To jedno z kluczowych pytań, na które nauka wciąż szuka pełnej odpowiedzi. Mechanizm powstania IBS jest złożony i wieloczynnikowy — co oznacza, że rzadko istnieje jedna prosta przyczyna. Wśród najczęściej wymienianych czynników znajdują się:
Nadwrażliwość trzewna — jelita pacjentów z IBS są wyjątkowo czułe na bodźce, które u zdrowej osoby w ogóle nie byłyby odczuwalne. Normalne rozciąganie jelit podczas trawienia jest przez nich odczuwane jako ból lub dyskomfort.
Zaburzenia osi mózg-jelito — jelito jest nazywane „drugim mózgiem” nie bez powodu. Posiada własny, rozbudowany układ nerwowy — enteryczny układ nerwowy — który jest ściśle połączony z mózgiem przez nerw błędny. Stres, lęk i napięcie emocjonalne bezpośrednio wpływają na motorykę jelit, wydzielanie enzymów i wrażliwość na ból. U pacjentów z IBS ta komunikacja jest zaburzona.
Przewlekły stres — nie jako „słabość psychiczna”, ale jako realny czynnik fizjologiczny. Przewlekłe napięcie układu nerwowego zmienia motorykę jelit, zwiększa przepuszczalność bariery jelitowej i nasila stany zapalne na poziomie komórkowym.
Zaburzenia mikrobioty jelitowej — skład bakterii jelitowych ma ogromny wpływ na pracę przewodu pokarmowego. Antybiotykoterapia, stres, zła dieta i infekcje mogą trwale zaburzyć tę równowagę, prowadząc do objawów typowych dla IBS.
Przebyty stan zapalny lub infekcja — u części pacjentów IBS rozwija się po ostrym zapaleniu żołądkowo-jelitowym lub zakażeniu pasożytniczym. Tzw. post-infekcyjny IBS to dobrze udokumentowany wariant schorzenia.
Napięcia powięziowe i mechaniczne w jamie brzusznej — to aspekt, który tradycyjna medycyna często pomija, a który ma ogromne znaczenie w kontekście osteopatii. Narządy jamy brzusznej są zawieszone na więzadłach i powięziach, które mogą tracić prawidłową ruchomość po urazach, operacjach, stanach zapalnych lub przewlekłym napięciu mięśniowym. Ograniczona mobilność narządów bezpośrednio wpływa na ich funkcję.
Diagnostyka — najpierw wykluczyć, potem leczyć
Zanim sięgniesz po jakąkolwiek terapię — w tym osteopatyczną — ból brzucha i dolegliwości jelitowe wymagają rzetelnej diagnostyki medycznej. Zasada jest prosta: najpierw wykluczyć poważne przyczyny organiczne, dopiero potem mówić o leczeniu czynnościowym.
Pierwszym krokiem powinno być USG jamy brzusznej — badanie szybkie, nieinwazyjne i dostępne, które pozwala ocenić stan wątroby, woreczka żółciowego, trzustki, śledziony, nerek i jelit. Wiele schorzeń organicznych, które dają podobne objawy jak IBS — kamica żółciowa, torbiele, zmiany ogniskowe — jest widocznych właśnie w USG. W Centrum Medycznym Body Move w Krakowie badania USG jamy brzusznej wykonują doświadczone lekarki diagnostyki obrazowej.
Poza USG warto wykonać podstawowe badania laboratoryjne — morfologię, CRP, OB, badanie kału w kierunku pasożytów i krwi utajonej, a w uzasadnionych przypadkach — kolonoskopię lub gastroskopię. Lekarz może też zalecić testy w kierunku celiakii, nietolerancji laktozy lub SIBO, czyli przerostu bakteryjnego jelita cienkiego.
Jeśli wszystkie badania wychodzą prawidłowo, a dolegliwości utrzymują się — to właśnie ten moment, w którym warto spojrzeć na problem z innej perspektywy.
Kiedy wkracza osteopatia — perspektywa terapii wisceralnej
Gdy standardowa diagnostyka nie wykazuje zmian organicznych, a pacjent wciąż zmaga się z bólami brzucha, wzdęciami i zaburzeniami rytmu wypróżnień — osteopatia oferuje podejście, którego medycyna konwencjonalna często nie bierze pod uwagę. Chodzi o mechaniczny i neurologiczny wymiar pracy jelit — o to, jak narządy jamy brzusznej poruszają się, jak są zawieszone i jak komunikują się z układem nerwowym.
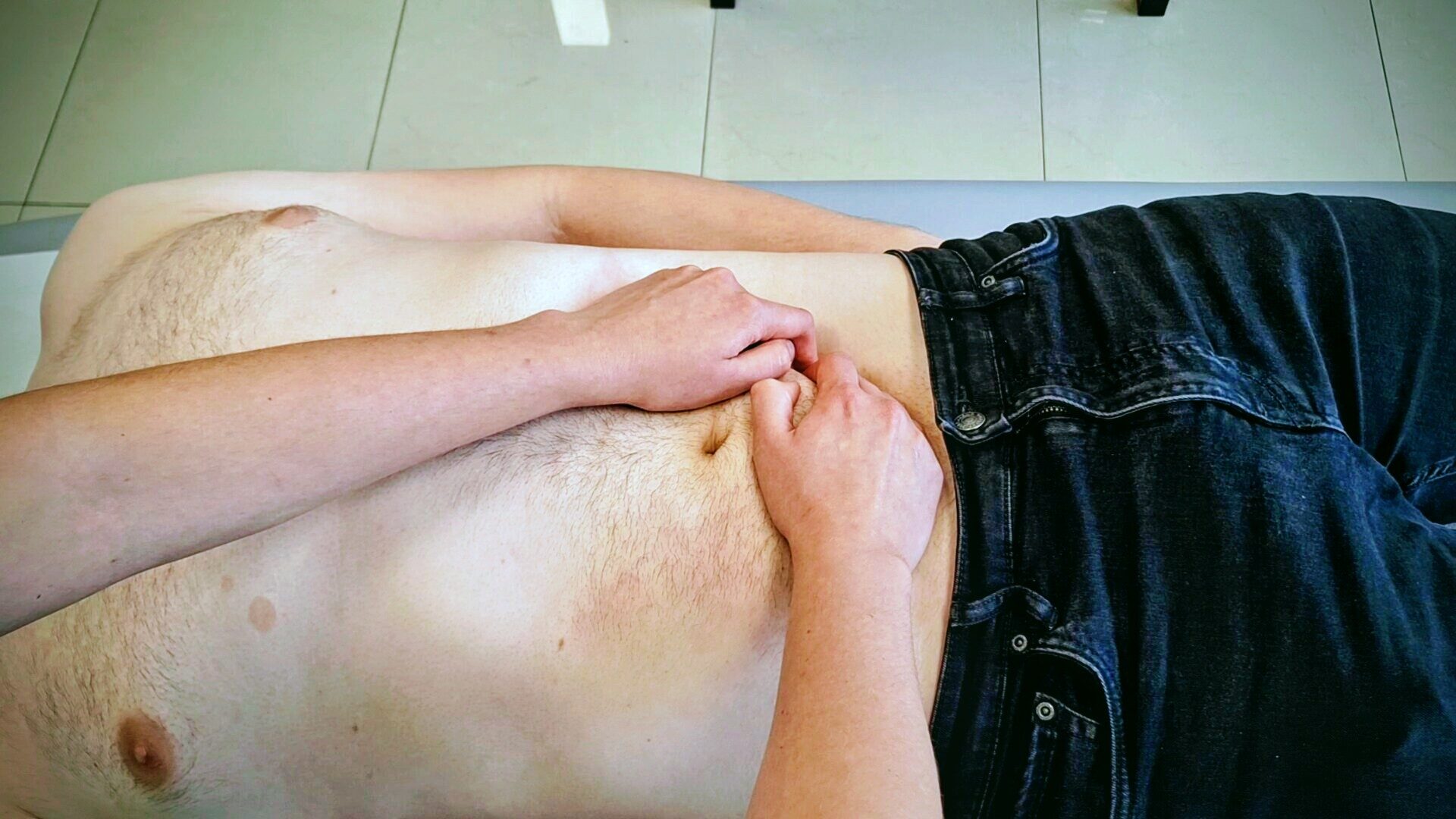
Terapia wisceralna to specjalistyczna gałąź osteopatii, która koncentruje się na pracy z narządami wewnętrznymi i otaczającymi je tkankami łącznymi. Opiera się na założeniu, że każdy narząd posiada własną mobilność — rytmiczne ruchy związane z oddychaniem, pulsacją naczyń i naturalną motoryką — oraz motylność, czyli zdolność do swobodnego przesuwania się względem sąsiednich struktur.
Kiedy ta ruchomość jest ograniczona — na skutek blizn pooperacyjnych, przewlekłych napięć, stanów zapalnych lub zmian powięziowych — narząd nie pracuje optymalnie. W przypadku jelit może to oznaczać zaburzoną perystaltykę, nieprawidłowe napięcie ściany jelita, zastój treści pokarmowej lub nadwrażliwość na rozciąganie.
Jak terapia wisceralna pomaga w zespole jelita drażliwego?
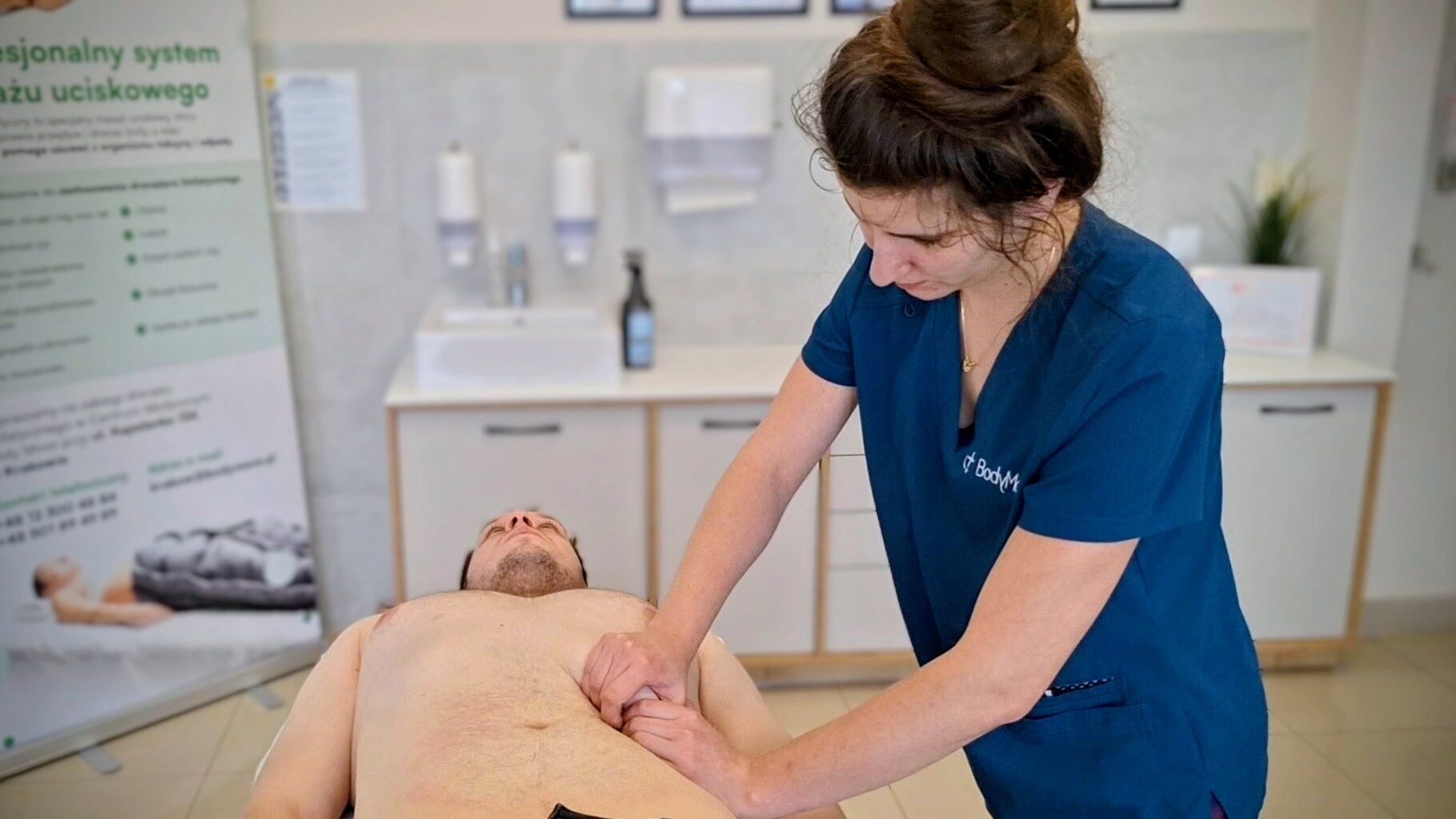
Dominika Wawszczyk, osteopatka w Body Move, podczas sesji terapii wisceralnej pracuje z jelitami i otaczającymi je strukturami poprzez delikatne, precyzyjne techniki manualne. Jej działanie obejmuje kilka poziomów jednocześnie:
Przywrócenie mobilności narządów — delikatne manipulacje pozwalają rozluźnić napięcia w więzadłach i powięziach zawieszających jelita, przywracając im swobodę ruchu. Jelito, które może się swobodnie poruszać, pracuje wydajniej i bardziej rytmicznie.
Normalizacja napięcia ściany jelita — praca z tkankami mięśni gładkich jelit i otaczającą powięzią pozwala zmniejszyć nadmierne napięcie, które jest bezpośrednią przyczyną skurczów i bólów brzucha u pacjentów z IBS.
Wpływ na oś mózg-jelito przez nerw błędny — techniki osteopatyczne stosowane w okolicy przepony, podstawy czaszki i kręgosłupa szyjno-piersiowego wpływają na napięcie nerwu błędnego, który jest głównym łącznikiem między mózgiem a jelitami. Wyciszenie układu nerwowego to bezpośrednia ulga dla przeciążonego przewodu pokarmowego.
Praca z przeponą — przepona to nie tylko mięsień oddechowy. To struktura, która oddziela klatkę piersiową od jamy brzusznej i bezpośrednio wpływa na motorykę żołądka, jelit i wątroby. Napięta, ograniczona w ruchomości przepona to jeden z częstszych, a jednocześnie rzadko diagnozowanych czynników nasilających objawy IBS.
Redukcja przewlekłego napięcia układu nerwowego — stres i napięcie emocjonalne mają fizyczne odbicie w ciele: w napięciu mięśni głębokich, przepony i więzadeł narządowych. Praca osteopatyczna adresuje ten problem bezpośrednio — nie przez rozmowę, ale przez ciało.
Kto może skorzystać z osteopatycznej terapii IBS?
Terapia wisceralna u Dominiki Wawszczyk w Krakowie jest szczególnie wskazana dla pacjentów, którzy:
- mają potwierdzoną diagnozę IBS lub funkcjonalne dolegliwości jelitowe bez uchwytnej przyczyny organicznej
- zauważają wyraźny związek między stresem a nasileniem objawów jelitowych
- przeszli operacje w obrębie jamy brzusznej i od tego czasu mają problemy z perystaltyką
- stosowali długotrwałą antybiotykoterapię i zmagają się z nawracającymi dolegliwościami
- łączą objawy jelitowe z bólami kręgosłupa lędźwiowego, miednicy lub przepony
- szukają niefarmakologicznej metody leczenia jako uzupełnienia lub alternatywy dla standardowej terapii
Osteopatia nie zastępuje leczenia gastroenterologicznego — uzupełnia je. Najlepsze efekty osiągają pacjenci, którzy łączą podejście osteopatyczne z właściwą dietą, zarządzaniem stresem i — jeśli konieczne — leczeniem farmakologicznym przepisanym przez gastroenterologa.
Ile sesji potrzeba i czego można się spodziewać?
Pierwsze efekty terapii wisceralnej w przypadku IBS pacjenci zazwyczaj odczuwają po 2–4 sesjach. Poprawa może dotyczyć zmniejszenia intensywności bólów brzucha, redukcji wzdęć, bardziej regularnego rytmu wypróżnień i ogólnego zmniejszenia napięcia w okolicy brzucha.
Przewlekłe przypadki, szczególnie gdy IBS towarzyszy pacjentowi od wielu lat, wymagają zazwyczaj od 6 do 10 sesji w fazie intensywnej terapii, po których następuje faza podtrzymująca — wizyty raz na 4–6 tygodni. Dominika Wawszczyk ustala indywidualny plan terapii już na pierwszej wizycie, po przeprowadzeniu szczegółowego wywiadu i badania osteopatycznego.
Warto też wiedzieć, że terapia wisceralna przy IBS często przynosi efekty wykraczające poza sam przewód pokarmowy — pacjenci zgłaszają poprawę jakości snu, zmniejszenie napięcia w okolicy kręgosłupa i ogólne wyciszenie układu nerwowego. To nie przypadek — ciało jest jedną całością, a praca z jelitami to jednocześnie praca z układem nerwowym, powięzią i całą postawą ciała.
Pamiętaj, nie musisz żyć z IBS
Zespół jelita drażliwego to schorzenie, z którym wiele osób żyje latami, uznając je za nieuleczalne lub traktując jako „tylko nerwy”. Tymczasem istnieją skuteczne metody, które mogą znacząco poprawić jakość życia — pod warunkiem że podejdziemy do problemu kompleksowo.
Zacznij od rzetelnej diagnostyki — USG jamy brzusznej, badań laboratoryjnych i konsultacji z gastroenterologiem. Jeśli badania nie wykazują zmian organicznych, a objawy pozostają, umów się na konsultację osteopatyczną. Terapia wisceralna [LINK: /skuteczna-terapia-wisceralna/] prowadzona przez Dominikę Wawszczyk w Body Move w Krakowie to podejście, które adresuje mechaniczne, neurologiczne i napięciowe przyczyny IBS — tam, gdzie standardowe leczenie nie sięga.
FAQ — Zespół jelita drażliwego
1. Czy zespół jelita drażliwego jest groźny? IBS sam w sobie nie jest chorobą groźną dla życia i nie prowadzi do raka jelita grubego ani innych poważnych powikłań. Jest jednak schorzeniem przewlekłym, które znacząco obniża jakość życia — ogranicza aktywność społeczną, zawodową i seksualną. Wielu pacjentów z IBS zmaga się też z lękiem i depresją jako następstwem przewlekłych dolegliwości. Dlatego mimo braku bezpośredniego zagrożenia zdrowotnego IBS zdecydowanie wymaga leczenia.
2. Jak odróżnić IBS od choroby zapalnej jelit? To kluczowe rozróżnienie. Choroby zapalne jelit — choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego — dają zmiany organiczne widoczne w kolonoskopii i badaniach krwi: podwyższone parametry zapalne, krew w stolcu, niedokrwistość. IBS nie daje żadnych zmian w badaniach — jelito wygląda zdrowo. Jeśli masz krew w stolcu, gorączkę lub znaczną utratę masy ciała — to nie IBS i wymaga pilnej diagnostyki.
3. Czy IBS można całkowicie wyleczyć? U części pacjentów objawy ustępują całkowicie po wyeliminowaniu czynnika wyzwalającego — nietolerancji pokarmowej, SIBO lub przewlekłego stresu. U innych IBS ma charakter przewlekły z okresami remisji i zaostrzeń. Celem terapii — w tym terapii wisceralnej — jest nie tylko zmniejszenie objawów, ale też wydłużenie okresów remisji i zmniejszenie intensywności zaostrzeń tak, żeby choroba przestała dominować w codziennym życiu.
4. Czy dieta FODMAP pomaga przy IBS? Tak — dieta low-FODMAP, eliminująca fermentujące węglowodany, jest jedną z najlepiej udokumentowanych metod redukcji objawów IBS. Przynosi ulgę u około 70% pacjentów. Nie jest jednak rozwiązaniem przyczynowym — eliminuje czynnik wyzwalający objawy, ale nie naprawia zaburzonej motoryki jelit ani nadwrażliwości trzewnej. Najlepsze efekty daje połączenie diety z terapią wisceralną i zarządzaniem stresem.
5. Czy IBS dotyczy częściej kobiet czy mężczyzn? IBS diagnozowany jest około dwukrotnie częściej u kobiet niż u mężczyzn — choć różnica ta może wynikać częściowo z większej skłonności kobiet do szukania pomocy medycznej. U kobiet objawy IBS często nasilają się w okolicy menstruacji, co sugeruje wpływ hormonów płciowych na motorykę jelit. U mężczyzn IBS bywa częściej pomijany diagnostycznie bo objawy są mylone z innymi schorzeniami.
6. Czy stres psychiczny naprawdę powoduje IBS? Stres nie jest przyczyną IBS w sensie ścisłym — ale jest jednym z najsilniejszych czynników nasilających objawy u osób z już zaburzoną funkcją jelit. Oś mózg-jelito działa w obie strony: zaburzony mózg zaburza jelito i odwrotnie. Dlatego techniki redukcji stresu, terapia psychologiczna i osteopatyczne wyciszanie układu nerwowego są równie ważnymi elementami leczenia IBS jak dieta czy farmakoterapia.
7. Czy przy IBS można jeść normalnie? Tak — celem nie jest eliminacja wszystkiego co smaczne, ale identyfikacja konkretnych produktów i sytuacji wyzwalających objawy u danej osoby. Każdy pacjent z IBS ma indywidualny profil wyzwalaczy — jeden nie toleruje laktozy, inny fruktozy, u trzeciego głównym wyzwalaczem jest stres a nie dieta. Dzienniczek żywieniowy przez 2–4 tygodnie to najprostszy sposób na zidentyfikowanie własnych wyzwalaczy.
8. Ile sesji terapii wisceralnej potrzeba przy IBS? Pierwsze efekty — zmniejszenie bólów brzucha i redukcja wzdęć — zazwyczaj pojawiają się po 2–4 sesjach. Pełny cykl terapii przy IBS to zazwyczaj 6–10 sesji w fazie intensywnej, po których rytm jelitowy stabilizuje się. Przy długoletnim IBS z silnymi objawami terapia może być dłuższa. Dominika Wawszczyk ustala indywidualny plan już na pierwszej wizycie.
9. Czy kolonoskopia jest konieczna przy IBS? Nie zawsze — ale jest wskazana gdy objawy pojawiły się nagle, towarzyszą im sygnały alarmowe jak krew w stolcu lub utrata masy ciała, lub gdy pacjent ma powyżej 45–50 lat i nigdy jej nie miał. U młodszych pacjentów bez objawów alarmowych, przy typowym obrazie IBS, kolonoskopia nie jest rutynowo konieczna. Decyzję podejmuje lekarz na podstawie całościowej oceny.
10. Czy IBS może powodować objawy poza jelitami? Tak — i jest to jedna z najbardziej niedocenianych cech tego schorzenia. IBS często współwystępuje z bólami głowy, migrenami, zmęczeniem, bólami pleców, zaburzeniami snu i lękiem. To nie przypadek — zaburzona oś mózg-jelito wpływa na cały organizm. Terapia wisceralna adresując jelita często przynosi poprawę również w tych pozornie niezwiązanych dolegliwościach — co pacjenci często opisują jako miłe zaskoczenie po kilku sesjach.