Deformacja Haglunda – Przyczyny, Objawy i Metody Leczenia
W poniższym artykule przyjrzymy się bliżej przyczynom, objawom oraz metodą leczenia deformacji Haglunda.

W poniższym artykule przyjrzymy się bliżej przyczynom, objawom oraz metodą leczenia deformacji Haglunda.


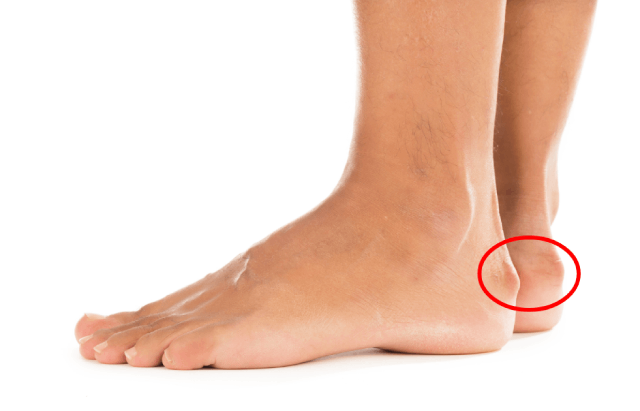
Deformacja Haglunda, znana również jako choroba Haglunda lub choroba trzewna kości piętowej, jest schorzeniem, które dotyczy struktury kostnej kości piętowej. Stan ten charakteryzuje się bolesnymi zmianami na tylnej części kości piętowej, zwykle na wysokości guza kości piętowej. W wyniku deformacji Haglunda może dojść do wystąpienia zaczerwienienia, obrzęku, bólu oraz trudności w poruszaniu się. W dalszej perspektywie choroba ta może prowadzić do poważniejszych schorzeń, takich jak zapalenie ścięgna Achillesa.
Deformacja Haglunda może być spowodowana przez wiele różnych czynników, w tym:
Objawy deformacji Haglunda są zwykle łatwe do zauważenia. Najczęstsze z nich to:
Jeśli doświadczasz któregokolwiek z tych objawów, koniecznie skonsultuj się z lekarzem, który zdiagnozuje deformację Haglunda.
Obuwie odgrywa kluczową rolę zarówno w powstawaniu, jak i leczeniu deformacji Haglunda. Niewłaściwie dobrane buty potrafią w kilka miesięcy doprowadzić do powstania bolesnego guza na pięcie.
Buty wysokiego ryzyka – unikaj tych modeli!
Szpilki i wysokie obcasy to zdecydowanie najgorszy wybór. Twarda, sztywna pięta uciśnięta pod kątem powoduje ciągłe tarcie o guz kostny. Dodatkowo pięta jest „wpychana” w but pod presją całej wagi ciała, co nasila ucisk.
Klasyczne buty skórzane z twardą piętą (np. eleganckie półbuty, mokasyny) również stanowią problem. Mimo że nie mają obcasa, ich sztywny zapiętek bezlitośnie ociera się o tylną część pięty.
„Konwersy” i trampki z płócienną piętą – choć wydają się lekkie i wygodne, mają bardzo niską piętę bez amortyzacji. Przy każdym kroku pięta uderza o podłogę, a sam but nie zabezpiecza guza.
Oficerki i botki z ciasną cholewką uciskają piętę z góry, dodatkowo utrudniając odprowadzanie ciepła i wilgoci. To idealny przepis na stan zapalny.
Bezpieczne obuwie – co wybrać?
Buty sportowe z miękką piętą to najlepsza opcja na co dzień. Piankowate wnętrze dopasowuje się do kształtu pięty, nie powodując ucisku na guz. Dodatkowo dobra amortyzacja redukuje uderzenia podczas chodzenia.
Sandały z odkrytą piętą (latem) eliminują problem tarcia. Jeśli nosisz skarpety, wybieraj modele bez szwu w okolicy pięty.
Buty ortopedyczne na zamówienie z wycięciem w zapiętek to rozwiązanie dla osób z zaawansowaną deformacją. Specjalnie wykrojony otwór w tylnej części buta całkowicie eliminuje ucisk na guz.
Klapki medyczne z podwyższoną piętą (np. Crocs z pianki) zapewniają odciążenie podczas chodzenia po domu. Miękki materiał i wysoka podeszwa to ulga dla bolących pięt.
Modyfikacje butów – jak „uratować” ulubione obuwie?
Jeśli masz ulubione buty, które uciskają piętę, możesz je zmodyfikować:
Rozciąganie tylnej części buta – szewc może mechanicznie rozciągnąć zapiętek, tworząc więcej miejsca dla pięty.
Podkładki żelowe na piętę – miękkie wkładki przyklejane do wnętrza buta chronią guz przed tarciem. Dostępne w aptekach i sklepach ortopedycznych (15-30 złotych).
Obcięcie tylnej części buta – to radykalne rozwiązanie, ale skuteczne. Szewc może przeciąć zapiętek, zamieniając but zamknięty w rodzaj sandała.
Wkładki ortopedyczne podnoszące piętę – uniesienie pięty o 1-2 cm zmienia kąt ustawienia stopy w bucie, co redukuje ucisk na guz Haglunda.
Test buta przed zakupem – 5 kroków
Zanim kupisz nowe buty, wykonaj prosty test:
Złote zasady doboru obuwia przy deformacji Haglunda:
✅ Zawsze wybieraj miękki, elastyczny zapiętek ✅ Unikaj butów „wpinanych” (bez sznurowadeł, zamków) – pięta powinna być stabilna ✅ Wybieraj buty z podwyższoną piętą (3-4 cm różnicy między przodem a tyłem) ✅ Preferuj oddychające materiały (skóra naturalna, siateczka) – wilgoć nasila stan zapalny ✅ Nigdy nie kupuj butów „na wyrośnięcie” – luźny but powoduje ślizganie i tarcie ✅ Noś buty z wysokością przed kostkę (botki) – dodatkowe wsparcie stabilizuje piętę
Metody leczenia deformacji Haglunda zależą od stopnia zaawansowania choroby i objawów, jakie pacjent doświadcza. Oto kilka metod leczenia, które mogą być stosowane:
Ważne jest, aby jak najszybciej rozpocząć leczenie deformacji Haglunda, ponieważ opóźnienie w diagnozie i leczeniu może prowadzić do poważniejszych powikłań, takich jak zapalenie ścięgna Achillesa lub trwała utrata ruchomości stawów.
Deformacja Haglunda jest schorzeniem, które dotyczy kości piętowej i charakteryzuje się bólem, obrzękiem i sztywnością. Przyczynami tej choroby są m.in. wysoki łuk stopy, ciężka praca fizyczna, niewłaściwe buty oraz zwyrodnienie stawów. Objawy deformacji Haglunda są łatwe do zauważenia i mogą być łagodzone za pomocą leków przeciwbólowych i przeciwzapalnych, ćwiczeń fizjoterapeutycznych, ortopedii lub w cięższych przypadkach – operacji. Dlatego ważne jest, aby jak najszybciej rozpocząć leczenie deformacji Haglunda, aby uniknąć poważniejszych powikłań i zapobiec utracie ruchomości stawów.

Jak odróżnić deformację Haglunda od zwykłego odcisku?
Odcisk to zgrubiała skóra na powierzchni pięty – miękka warstwa powstała od tarcia. Deformacja Haglunda to kostny guz – twardy wypust na samej kości piętowej. Odcisk można „zeskrobać” u podologa, natomiast guza Haglunda nie da się usunąć bez operacji. Jeżeli dotykasz tylnej części pięty i czujesz twardą strukturę pod skórą – to prawdopodobnie Haglund.
Czy deformacja Haglunda może się cofnąć sama?
Niestety, guz kostny nie zniknie samoistnie. Raz wyrośnięty wypust pozostaje na stałe. Jednak możesz zredukować stan zapalny (ból, obrzęk) i nauczyć się żyć z guzem bez dyskomfortu. Leczenie zachowawcze skupia się właśnie na tym – unieszkodliwieniu guza przez odpowiednie buty, wkładki, zmianę nawyków.
Jakie ćwiczenia pomagają przy deformacji Haglunda?
Ćwiczenia rozciągające ścięgno Achillesa i mięśnie łydki zmniejszają napięcie w tylnej części pięty, co redukuje ucisk na guz. Ćwiczenie 1: Stań twarzą do ściany, jedną nogę wysuń do tyłu, piętę przy ziemi. Pochyl się do przodu, czując rozciągnięcie łydki (30 sekund, 3 powtórzenia). Ćwiczenie 2: Stań na krawędzi schodka, opuść piętę poniżej poziomu stopnia, przytrzymaj 20 sekund. Te ćwiczenia wykonuj 2 razy dziennie.
Kiedy konieczna jest operacja?
Operacja potrzebna, jeśli leczenie zachowawcze przez 6-12 miesięcy nie przynosi ulgi lub gdy guz jest tak duży, że uniemożliwia noszenie jakichkolwiek butów. Zabieg polega na skalpelowym usunięciu kostnego wypustu (operacja trwa ~40 minut, w znieczuleniu miejscowym). Po zabiegu powrót do normalnej aktywności zajmuje 6-8 tygodni.
Czy młodzi ludzie też mają deformację Haglunda?
Tak, choć rzadziej. Deformacja Haglunda najczęściej pojawia się między 20 a 40 rokiem życia, szczególnie u osób noszących obcasy (kobiety) lub sztywne buty (np. wojskowe, robocze). U młodych problem często wynika z intensywnego treningu w nieodpowiednim obuwiu (bieganie, koszykówka).
Czy wkładki ortopedyczne naprawdę pomagają?
Tak, wkładki są podstawą leczenia zachowawczego. Indywidualnie wykonane wkładki z podniesieniem pięty o 1-2 cm redukują napięcie na ścięgno Achillesa, co zmniejsza ucisk na guz Haglunda. Dodatkowo korygują ewentualne płaskostopie, które może przyczyniać się do powstawania guza. W Body Move robimy wkładki termoplastyczne formowane na Twoich stopach (350-600 złotych).
Ile kosztuje operacja deformacji Haglunda?
W Polsce operacja prywatna kosztuje 2500-5000 złotych (w zależności od kliniki i metody). Do tego doliczyć trzeba rehabilitację pooperacyjną (4-6 tygodni, ~1000-1500 złotych). W ramach NFZ operacja jest bezpłatna, ale kolejka może wynosić 6-12 miesięcy. Zawsze warto najpierw spróbować leczenia zachowawczego – u 60-70% pacjentów skutecznie eliminuje ból.
Czy po operacji guz może wrócić?
Ryzyko nawrotu jest niskie (5-10%), ale istnieje. Główne przyczyny powrotu deformacji: (1) Powrót do noszenia ciasnych butów z twardą piętą, (2) Brak wkładek ortopedycznych po operacji, (3) Intensywna aktywność bez okresu rekonwalescencji. Żeby zapobiec nawrotowi, noś odpowiednie buty i wkładki przez całe życie.
Czy mogę biegać z deformacją Haglunda?
Zależy od stadium. Przy ostrym zapaleniu (ból, obrzęk) musisz przerwać bieganie na 4-8 tygodni. Po wygojeniu możesz wrócić do biegania, ale w odpowiednich butach – biegówki z miękką, wysoką piętą, bez szwów ocierających guz. Dodatkowo noś wkładki ortopedyczne i trenuj na miękkiej nawierzchni (tartan, las). Słuchaj swojego ciała – jeśli ból wraca, zrób przerwę.
18 maja, 2026 r.
14 października, 2025 r.
6 sierpnia, 2025 r.